
范运柱小儿内科主治医师

王秋华小儿内科主治医师
发布时间 2019年11月09日
最后修订时间 2023年11月10日
 丁香医生审稿专业委员会同行评议通过
丁香医生审稿专业委员会同行评议通过接触性皮炎是什么?
接触性皮炎,即是我们俗称的「过敏性皮炎」,是指皮肤表面与物质直接接触所致的皮肤炎症。
接触性皮炎按发病机制分为两大类:刺激性接触性皮炎(irritant contac dermatitis, ICD)和变应性接触性皮炎(allergic contact dermatitis, ACD)。
一般来说,ICD 是皮肤接触刺激性物理、化学物品(如肥皂、溶媒、酸或碱)后引起的局部毒性反应(速发炎症)。而 ACD 则是接触致敏物质导致的一种细胞介导的免疫反应(延迟数日出现,即迟发型过敏反应),所以把 ACD 称为「过敏性皮炎」会更贴切。临床中 ICD 更为常见,它占所有接触性皮炎的 80%,ACD 占 20%。
按照起病缓急、疾病持续时间不同,接触性皮炎又可分为三类:急性、亚急性和慢性。ICD 及 ACD,尤其是慢性型,临床表现可能相似,不容易区分。所以临床会统称「接触性皮炎」,或不规范地称「过敏性皮炎」。
接触性皮炎有什么主要症状?
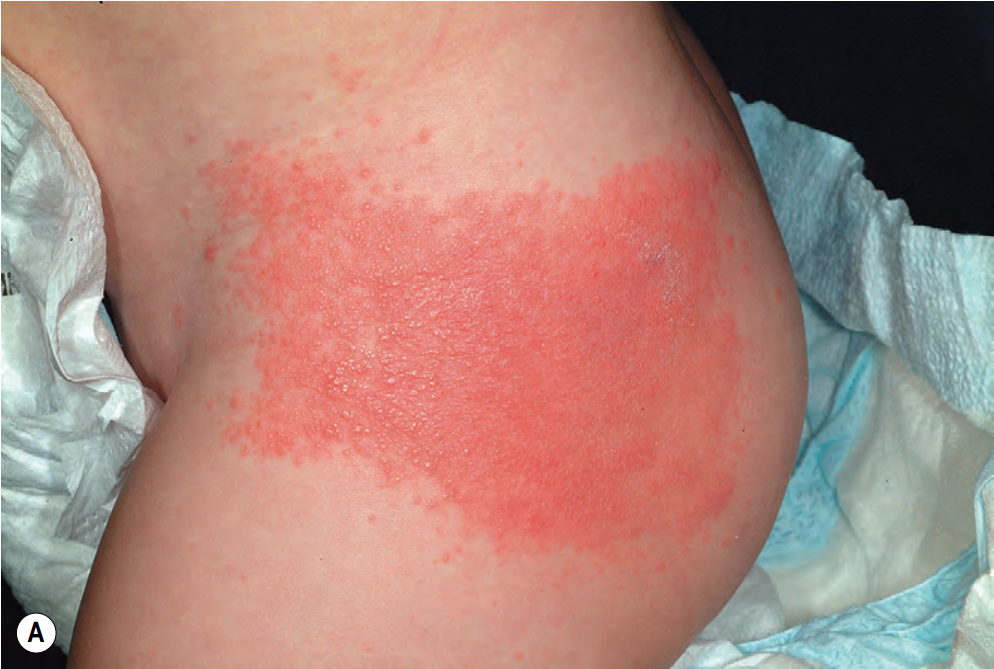
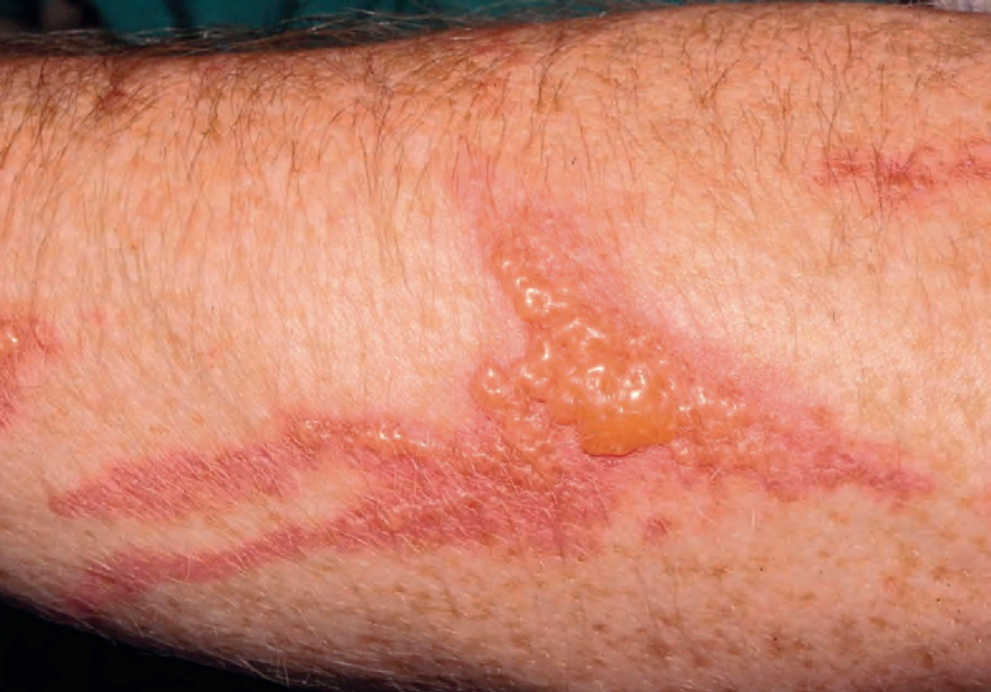
接触性皮炎的典型表现是边界清楚的红斑、水疱和(或)鳞屑性斑片或斑块,范围与接触部位一致(图 A)。皮损的分布可以是线状(当接触物如叶子、枝条等擦过皮肤时,图 B),或局限于接触致病化学品或产品的部位,如手套过敏引起的手部皮炎或鞋子引起的足部皮炎。由于 ICD 及 ACD 在临床上有时无法辨别,需要进行斑贴试验来确定或排除对可疑变应原的过敏。斑贴试验也一直是诊断 ACD 的金标准。
小儿接触性皮炎有什么特点?
刺激性接触性皮炎,是由于皮肤暴露于可引起皮肤物理性、机械性或化学性刺激的物质所致,所以「尿布皮炎」及「干性皮炎」是儿童中 ICD 的两种常见形式。
变应性接触性皮炎,目前尚不清楚在儿童中的发病率和患病率。ACD 的发病率及患病率或接触性变应原的暴露情况,而同时因居住位置和文化习惯(如穿戴珠宝、使用香水)而异。儿童期其它常见接触性过敏原(变应原)包括金属,如镍,钴和重铬酸钾(皮革植入剂);还有外用抗菌药膏、香精、防腐剂、松香、羊毛脂及几种其它物质,如湿巾、润肤乳膏、肥皂、沐浴露和洗发剂。
小儿刺激性接触性皮炎有什么症状特点?
- 尿布皮炎:
尿布皮炎是典型的小儿刺激性接触性皮炎。刺激性尿布皮炎通常发生于直接接触尿布的凸起皮肤表面(图 1)。易发部位包括臀部、下腹部、生殖器和大腿上部。皮肤皱褶处(不直接接触尿布的区域)通常不会被累及。
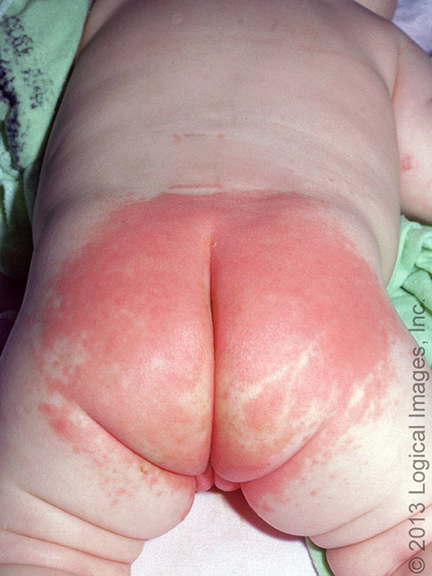
潮水样皮炎是指尿布边缘处的皮肤由于摩擦和干湿交替而出现的一种红斑和脱屑模式。
刺激性尿布皮炎的严重程度从轻度无症状的红斑到严重炎症不等,详情可点击尿布皮炎查看。
- 干性皮炎
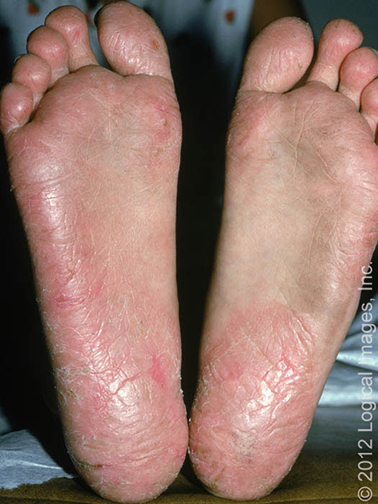
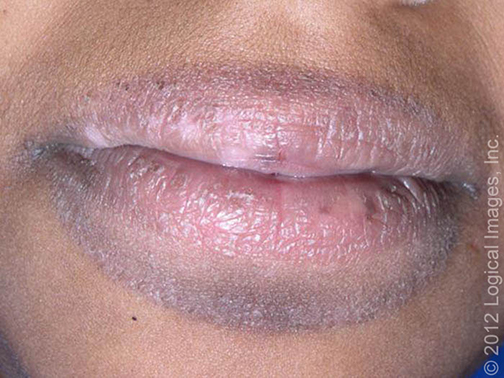
也称干燥病。皮肤表面看起来很干燥,有裂缝及皲裂,伴斑疹性红斑。可能受累的潜在部位:强迫性洗手者的手部,足部出汗过多或足部经常接触水的儿童的足部(幼年型跖部皮肤病,图 2),或者唇部及口周(舔唇性皮炎,图 3)。症状包括烧灼感、刺痛感或不适。与 ACD 不同的是,干性皮炎患儿的瘙痒通常为轻度或无瘙痒。
小儿变应性接触性皮炎有什么症状特点?
小儿变应性接触性皮炎,简写为 ACD 表现为瘙痒性皮炎,最常局限于过敏原接触皮肤的部位,但还可表现为广泛发于全身部位的皮炎(自体湿疹化,解释见下文)。皮炎的形态和部位通常是发现致病变应原的一个线索;区域性淋巴结可能会增大,但无压痛。
ACD 可为急性、亚急性或慢性:
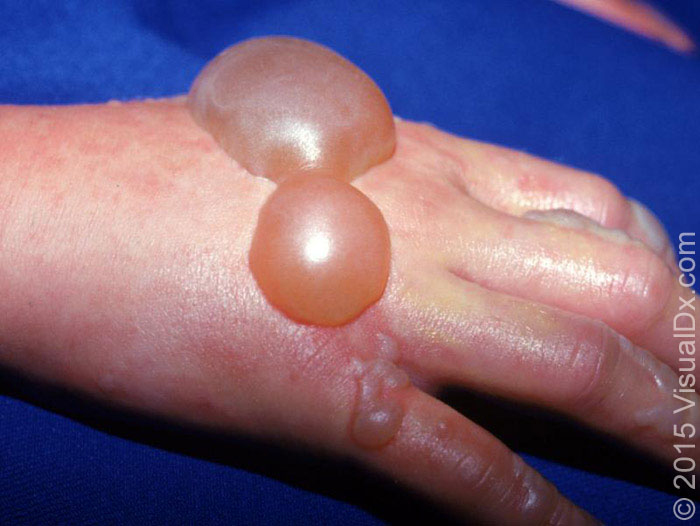
强效过敏原(如毒橡树、毒漆树、)引起的急性 ACD 的特征是:红斑和水肿,伴小水疱或大疱(图 4),这些水疱经常破裂,遗留痂皮。
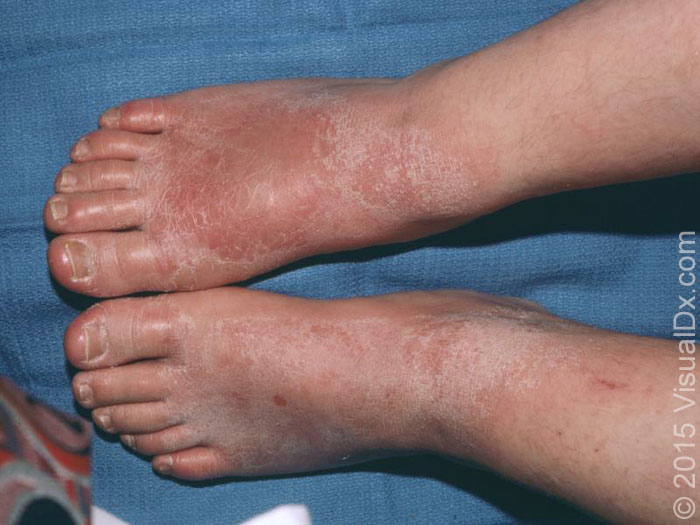
亚急性和慢性 ACD 更常见,特征是苔藓样变、红斑及脱屑(图 5),由弱效抗原引起。
自体湿疹化(「id」反应):一种不局限于接触部位,更具广泛发作的皮炎被称为自体湿疹化,可能在最初局限性皮炎出现后一周或数周,在初始接触部位的远处发生。这种继发性皮炎也被称为自身敏感性皮炎,或「id」反应。
在出现更广泛性皮炎前,在初始接触部位已经存在数周亚急性皮炎的镍皮炎儿童中,自体湿疹化尤为常见。自体湿疹化的治疗方式与泛发性 ACD 相同。
小儿接触性皮炎是什么原因导致的?
接触性皮炎(简称 ICD)是指皮肤表面与物质直接接触所致的皮肤炎症。
ICD 是皮肤接触刺激性物理、化学物品(如肥皂、溶媒、酸或碱)后引起的局部毒性反应(速发炎症)。儿童常见的两种 ICD 表现如下:
-
尿布皮炎原因,主要是因为大小便黏在宝宝的皮肤上刺激造成的。详情可点击查看:尿布皮炎的原因。
-
干性皮炎的常见原因包括:频繁用肥皂清洗皮肤,以及频繁的干-湿交替出现(如舔唇、吸吮拇指和玩水)。详情可点击查看:皮肤干燥症
小儿变应性接触性皮炎,简称 ACD 则是接触致敏物质导致的一种细胞介导的免疫反应(延迟数日出现,即迟发型过敏反应)。
小儿接触性皮炎常见的过敏原有哪些?
常见过敏原与好发部位表:
| 过敏原 | 说明 | 来源 | 皮疹部位 |
|---|---|---|---|
| 漆酚 | 橡树、漆树 | 橡树、漆树 | 线状 |
| 镍 | 金属 | 首饰、带扣、衣扣 | 耳垂、脖子、手腕、手指根部 |
| 新霉素 | 外用抗生素 | 外用药物 | 涂抹部位、耳道 |
| 重铬酸钾 | 鞣剂 | 皮鞋 | 脚背 |
| 硫柳汞 | 防腐剂 | 外用药物 | 面部、眼睑、涂抹部位 |
| 秘鲁香脂 | 香味剂 | 香水、肥皂、化妆品、保湿剂 | 腋窝、颈部、面部、眼睑、涂抹部位 |
| 甲醛 | 防腐剂 | 外用药物、面霜、乳液、洗发水 | 脸、眼睑、腋窝、发际线 |
| 季铵盐 | 防腐剂 | 外用药物,面霜,乳液 | 脸、眼睑、腋窝 |
| 松香 | 松树、云杉树树脂 | 胶粘剂、胶水、密封胶、化妆品、肥皂 | 腋窝、脖子、脸、眼皮 |
| 苯酚甲醛 | 树脂类 | 皮革胶水、粘合剂、表带 | 鞋子或胶带接触部位 |
| 羊毛醇 | 羊毛脂 | 肥皂、润肤剂、外用药物、化妆品 | 脸、手 |
小儿接触性皮炎都是只要一接触这些物质,就会发病么?
ICD 通常在接触刺激物之后大多数人都会很快发病。但是 ACD 通常在初次接触过敏物质 3 天以上,再次接触 24~48 小时后才会发生。
小儿变应性接触性皮炎为什么在第二次接触时才发生?
前面提到,这个更符合俗称的「过敏性皮炎」,我们的免疫系统在第一次识别非自身来源的物质时,首先会产生微量的免疫反应清除掉这些外来物质,并产生能再次识别这种外来物质的记忆细胞,这种记忆细胞在下一次接触同一种物质时,由于有了充分的准备,会大量的增殖,发挥作用,产生过于猛烈的免疫(过敏)反应。
小儿刺激性接触性皮炎如何诊断?
-
干性皮炎。根据患儿的临床表现局部皮肤有干燥、皲裂和发红且有过度接触水、洗涤剂或出汗过多的病史,通常可以直接诊断为干性皮炎。
-
刺激性尿布皮炎。根据发生于直接接触尿布的凸起皮肤表面,皮肤皱褶处(不直接接触尿布的区域)通常不会被累及,大便刺激和继发感染除外。表现为不同程度的红斑、丘疹、糜烂,可以直接诊断为尿布皮炎。
-
其它刺激性接触性皮炎。在大多数情况下,对于有理化刺激物暴露史的患儿,可根据局部皮炎的临床表现来诊断 ICD。因为 ICD 和 ACD 类似,如果想要确诊,需要医生全面检查皮肤并准确采集病史。虽然大部分可接受斑贴试验来排除 ACD,但因在治疗上无太大差别,对于刺激性接触性皮炎患儿不常规进行斑贴试验。
小儿刺激性接触性皮炎需要与什么疾病鉴别?
鉴别诊断包括 ACD、特应性皮炎和鱼鳞病。
-
ACD 患儿的相关环境变应原斑贴试验结果通常为阳性。
-
对于特应性皮炎、鱼鳞病,与干性皮炎(通常累及局部性区域)相反,其所有的皮肤表面可能均被累及。
小儿变应性接触性皮炎如何诊断?
红斑、水肿、水疱或苔藓样变、红斑及脱屑可以初步考虑 ACD,临床主要是根据过敏原暴露史及发疹的模式(对治疗效果欠佳的持续性局限性皮炎,或皮肤不暴露于外的位置出现皮炎,如足背,腰带、皮带处)作出诊断,同时需要考虑儿童的兴趣爱好、活动、游戏方式和其他过敏原暴露可能。
小儿变应性接触性皮炎需要与什么疾病鉴别?
特应性皮炎(湿疹):本病通常为对称性分布,常有遗传因素影响。而 ACD 通常为特殊位置或不对称的分布。对于任何有持续性皮炎(无论分布模式如何)的儿童以及有面部、眼睑或掌跖皮炎的儿童,也应考虑 ACD。尽管根据病史可怀疑某些物质是致敏原,但为了识别特异性抗原或在某些情况下为了做出 ACD 的诊断,可能有必要进行皮肤斑贴试验。
小儿变应性接触性皮炎诊断时要做的斑贴试验是什么?
斑贴试验是测定机体变态(过敏)反应的一种辅助诊断方法。将可能过敏的物质按照一定浓度浸湿在 4 层 1 cm2 大小的纱布上,置于前臂内侧,其上用稍大透明玻璃纸覆盖,四周用橡皮膏固定,经 48 小时取下,可诱发局部皮肤出现反应,于 48 小时、72 小时分别根据局部皮肤表现判读结果。
小儿变应性接触性皮炎诊断时做的斑贴试验多久出结果?
最好找医生做两次判读。在贴敷 48 小时,将斑试物去掉,半小时后做第一次判读,去除后 48~96 小时,做第二次判读。
小儿变应性接触性皮炎诊做斑贴试验,看一次结果行么?
不是不可以,但是会稍微影响判读结果。但如果只能判读一次,则应选择去除后一天,即让患者在贴敷后 48 小时自行去除,然后在去除后 24 小时就诊,判读结果。
斑贴试验结果阴性就代表不过敏么?
不是的,斑贴试验是一种试验性检查,但是有的过敏反应并不能在三天内出现阳性反应。超过六天出现的阳性反应为迟发反应。有研究证明:如果在贴敷后七天再次观察一次,可以多发现 10% 的阳性反应。
小儿变应性接触性皮炎诊断时做的斑贴试验结果怎么看?
-
刺激反应:散在小片状红斑。
-
极强阳性:红斑、浸润明显,出现融合性水疱、大疱。
-
强阳性:红斑、浸润、丘疹、散在水疱。
-
弱阳性:红斑、浸润,可有散在少量丘疹。
-
可疑反应:仅有轻度红斑,无浸润。
小儿接触性皮炎诊断时,哪些因素可能影响斑贴试验的结果?
-
糖皮质激素:无论内服或在斑贴试验部位外用均可致假阴性结果。也就是本来过敏,但被激素的作用掩盖了。应停药 2 周。
-
抗组织胺药:对本试验的影响尚不确定,但最好停药 3 天以上
-
免疫抑制剂:全身应用最好停药 1 周以上。
-
日光照射:曝晒 4 周内不宜作斑贴试验。
小儿接触性皮炎诊断时过敏原检测只有斑贴试验一种方法么?
过敏原的检测还可以通过抽血检测 IgE、点刺试验、划破试验和皮内试验来做。
点刺试验是什么?
点刺试验指的是皮肤点刺试验是将少量高度纯化的致敏原液体滴于患者前臂,再用点刺针轻轻刺入皮肤表层。如患者对该过敏原过敏,一般会在 20~30 分钟时出现皮疹,表现为小红点样的红色丘疹。通常用组胺和生理盐水做阳性对照和阴性对照。
点刺试验什么时候做?
点刺试验用于寻找荨麻疹、特应性皮炎、药疹等过敏疾病的过敏物质。
划破试验是什么?
划破试验与点刺试验原理相同,只是需要划数条长 0.3~0.5 cm 的划痕,已经逐渐被点刺试验取代。
皮内试验是什么?
原理、适应证和点刺试验相同,方法上的不同在于它需要皮内注射。目前最常用于测试皮肤的超敏反应。
小儿接触性皮炎诊断时,做斑贴试验时要注意什么?
测试期间,不能洗澡,不能做剧烈运动,减少出汗,避免搔抓,减少日光照射。如果某处反应强烈尤其是有疼痛或灼伤感,可以随时去掉试纸,并告知医生。
小儿刺激性接触性皮炎怎么治疗?
-
尿布皮炎治疗详情请点击查看:尿布皮炎的治疗。
-
干性皮炎治疗详情请点击查看:干性皮炎的治疗
-
保湿。每日保温润肤 2 次,甚至更多,可以明显缓解症状,也减少外界的刺激原。
-
消除可能诱发干燥的因素。如避免过度使用肥皂清洁皮肤、避免无意义的干湿交替。
-
其它刺激性接触性皮炎:在干性皮炎的基础上,可以加外用激素乳膏治疗。由医生评估后,按皮疹严重程度选择适当的弱、中或强效激素乳膏,常用如力言卓、尤卓尔和艾洛松。

小儿接触性皮炎看哪个科?
皮肤科、儿科。
小儿变应性接触性皮炎怎么治疗?
ACD 的治疗包括两条重要原则:
-
必须识别出变应原,并避免再次接触过敏原来防止复发。
-
皮炎治疗时间至少为 14~21 日。
治疗建议:
-
避免接触变应原,必要进行皮肤斑贴试验。
-
治疗方案:ACD 的治疗遵循湿疹治疗的一般原则,包括:
-
保湿,每日保湿润肤 2 次,甚至更多,可以明显缓解症状,也减少外界的过敏原。
-
外用激素乳膏治疗。由医生评估后,按皮疹严重程度选择适当的弱、中或强效激素乳膏,常用如力言卓、尤卓尔和艾洛松。
-
外用钙调磷酸酶抑制剂,在亚急性和慢性 ACD 的治疗中,他克莫司和吡美莫司或许可以作为激素的替代选择。需要遵医嘱使用。
-
其他治疗:对缓解 ACD 相关症状(如烧灼感或瘙痒)可能有益的辅助治疗包括:抗组胺药(如西替利嗪、氯雷他定)。
-
湿敷。也能帮助缓解瘙痒、减轻发红、清除痂皮,以及限制患儿抓挠皮肤。将湿透生理盐水的纱布或棉布覆盖在皮肤皮疹区域上,再用一件干燥的衣服覆盖,可以隔每 8~10 小时更换一次。
小儿接触性皮炎需要忌口吗?
-
接触性皮炎主要是「接触」导致,跟饮食无明显关联。平时正常饮食即可。
-
在发病过程中,可以明确回避过敏的食物,如果进食某些食物会导致症状加重,则此时也应该回避。
小儿接触性皮炎生活上有什么特殊注意事项吗?
-
日常正常护理,不影响生活、作息等。
-
皮炎期间,避免不正确的用药和抓挠。
-
合理治疗,适当采取缓解瘙痒措施。
小儿接触性皮炎如何预防?
-
最主要的预防方法就是找到刺激原或过敏原,并避免接触。
-
对于婴儿,每日常规全身保湿 2 次,可能有助于预防或减少接触性皮炎的发生。
