
LILY

董其皓神经科主治医师
发布时间 2020年03月09日
最后修订时间 2025年06月11日
 丁香医生审稿专业委员会同行评议通过
丁香医生审稿专业委员会同行评议通过颅内压是什么?颅内压正常范围是多少?
成人颅腔是一个相对封闭的空间,坚硬的颅骨所形成的外壁使得这个空间的容积是一定的(约为 1400~1700 mL),无法类似气球一样扩大或缩小。颅腔内容物主要包括脑实质(约占 80%)、血液(约占 10%)及脑脊液(约占 10%)。
脑脊液在大脑内主要在侧脑室内不断产生,而后在脑室系统内流动,经过相应结构后逐渐均匀分散至脑膜与脑组织间隙内(又称蛛网膜下腔),最后通过脑与脊髓毛细血管吸收入血,形成人体重要的「第三循环」——脑脊液循环,对脑和脊髓有重要的保护、支持和营养作用。
颅内压是指颅腔内容物对颅腔内壁的压力,在脑脊液循环通畅时,常以侧卧位腰段蛛网膜下腔穿刺所测的脑脊液静水压力为代表,因此临床常通过创伤性较小的腰椎穿刺的方法来测量颅内压,必要时亦可经有创颅内压监测系统持续测量。正常颅内压为80~180 mmH2O,儿童为 40~100mm H2O。
颅内压增高是什么?是如何形成的?
颅内压增高是指各种因素使颅内压持续超过 200 mmH2O(成人),又称为「颅内压增高综合征」、「颅内高压」、「颅内高压症」等,是一种可能导致严重后果的神经系统损伤并发症。
由于颅腔容积的固定性,因此颅腔内的脑组织、血压和脑脊液等任何成分容量增加均可导致颅内压的增高,机体可通过对脑血流量、脑脊液等进行相应调节有限度地减轻颅内压增高的程度与影响,但超过一定限度则无法代偿,可造成严重不良后果,甚至危及生命。
颅内压增高有哪些常见表现?
颅内压增高可引起一系列的临床表现,典型的有头痛、喷射性呕吐、视乳头水肿等三主征。根据病因与发病机制不同,可出现急性起病或慢性进展,后者的症状将十分隐匿,容易被忽视。
- 头痛:是颅内压增高最常见的表现,也常早期即出现,疼痛部位多位于额颞部,也可牵扯至后枕部或后颈部。该类型头痛多呈持续胀痛或搏动性疼痛,阵发性加剧,晨醒时和晚间头痛明显,常在下半夜痛醒。睡眠中痛醒对颅内压增高具有一定特异性,需十分警惕。头痛的严重程度根据不同潜在病因及个体耐受差异而不同,但咳嗽、喷嚏、俯身低头和用力排便等动作时可加重头痛。
- 喷射性呕吐:呕吐常出现在剧烈头痛和清晨空腹时,呕吐可突然发生,典型者可呈喷射性,吐前多无恶心,有时转头、低头等改变头位时可诱发。
- 视乳头水肿:视乳头水肿是颅内压增高的重要和可靠的客观体征,是指在眼底镜等特殊仪器辅助下查看眼底,观察到视乳头周围出现充血、边缘模糊、生理凹陷消失、眼底静脉充盈等特征,严重者可出现出血点(图 1)。急性颅内压增高时可能不明显,慢性颅内压增高者可见典型眼底改变。出现视乳头水肿早期患者可无视觉障碍,随着病情发展可出现视野中心暗点、一过性黑矇;逐渐出现视力持续减退,甚至视神经萎缩和失明。
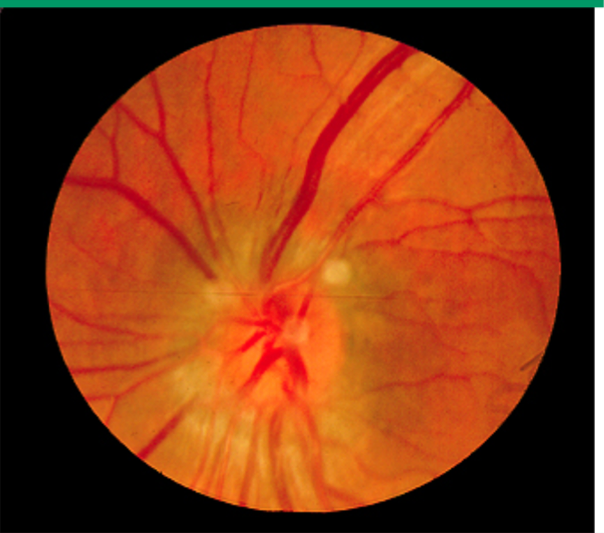
图 1 典型视乳头水肿眼底图像(图片来源:参考文献 [1])
另外,根据不同的病因,颅内压增高患者还可能出现肢体无力、麻木、颜面麻木、面瘫、复视、视物模糊、头晕等其他神经系统受损症状或体征。
颅内压增高可导致哪些危及生命的后果?
颅内压增高根据病因不同及病情发展不同,造成的后果可轻可重,严重情况下,颅内压增高可导致不同程度的生命体征改变,如意识(可出现昏迷、嗜睡等)、精神(可出现谵妄、烦躁、幻觉等)、呼吸(可出现呼吸不规则、呼吸减慢,甚至呼吸停止等)、循环(可初选脉搏减慢或增快、血压升高或降低)、体温(可出现持续中枢性高热,而后随着呼吸衰竭而下降至低温状态)。
颅内压急速进展时生命体征改变明显,严重时可数分钟至数小时内导致死亡。严重颅内压增高还可导致其他脏器严重并发症,如上消化道出血、神经源性肺水肿、急性肾衰竭、尿崩症、脑性钠潴留和脑性耗钠综合征等。
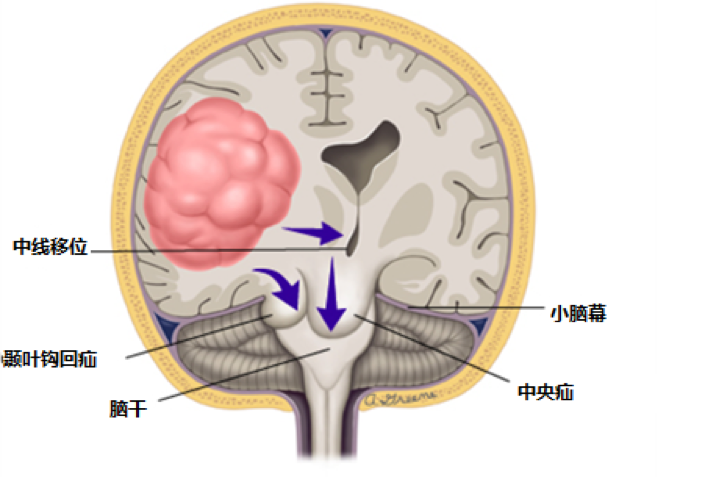
除了累及生命体征及其他脏器并发症,颅内压增高还可能继发另一危及生命的严重并发症——脑疝。脑疝是指当颅内压严重增高时,脑组织从压力高向阻力低的部位移位,导致脑组织被嵌压在硬脑膜间隙或颅骨孔道中(图 2 显示一侧大脑半球占位性病变引起脑疝的发生机制)。脑疝可导致严重的临床症状、体征,一方面可压迫疝入部位邻近脑组织的神经和血管,使血液循环及脑脊液循环受阻,神经功能恶化,另一方面导致颅内压增高进一步加剧,并形成恶性循环,可导致死亡。
颅内压增高如何治疗和缓解?
颅内压增高是神经内外科的危重症,一旦怀疑应及时就诊明确病因与发病机制,尽早采取治疗措施,避免出现严重并发症。最好的治疗手段为去除病因,除此以外,还包括降颅压治疗(包括脱水剂、利尿剂等药物,必要时可使用脑脊液分流术),预防与治疗并发症等方面。
除了上述治疗外,一些生活方式也有助于降低颅内压,主要包括:
- 生活方式:
- 首先颅内压增高患者应卧床休息,轻度抬高头部和上半身(抬高15°~30°),保持环境安静,有助于降低颅内压,同时应注意避免枕部过高、颈部扭曲、胸部受压。
- 其次,颅内压增高患者应避免情绪激动,避免大便干燥,避免用力屏气排便,避免小便潴留,必要时可使用通便药物;
- 同时避免剧烈咳嗽、弯腰俯身等动作,以避免诱发颅内压急骤增高。
- 过度通气有助于减少体内二氧化碳浓度而快速降低脑血流量,降低颅内压,但短暂过度通气后可出现反跳现象,因此仅可用于有脑疝危险的急重症情况的紧急干预措施,且在严密监测与医生指导下进行。
- 饮食:颅内压增高患者饮食上需注意增加膳食纤维,保持大便通畅,避免高盐饮食,适当增加维生素等摄入。
无论如何,颅内压增高都属于医学急症,应当尽快就诊,尽早明确病因,采取治疗措施。
颅内压增高在什么情况下应该前往医院就诊?
成人颅内压增高伴随以下症状和情况时,应立即前往医院就诊:
若出现急性剧烈头痛或慢性逐渐加重的头痛,伴有下半夜睡眠中痛醒的情况,或出现咳嗽、喷嚏、俯身低头和用力排便等动作时加重头痛,不论伴或不伴喷射性呕吐、视物模糊等,都应及时到医院就诊。
若是诊断明确的慢性特发性颅内压增高症,不论是否接受药物或手术治疗,都应长期定期复诊,密切观察病情演变。若出现快速的视力下降、走路不稳、头痛、恶心呕吐加重、精神异常等表现,需要及时医院复诊,了解有无颅内压急速升高。
颅内压增高可能是由哪些原因导致的?
成人颅内压增高可能与许多疾病相关,按发病机制进行分类如下:
- 导致脑水肿的疾病,脑组织水分增加可导致脑组织体积增大,从而引起颅内压增高,是颅内压增高最常见的原因,可见于颅脑外伤、炎症、卒中、肿瘤、缺血缺氧性脑病、中毒等多种情况。
- 颅内占位性病变,指颅腔内出现额外增加的内容物,占据颅内空间,导致邻近组织受压及脑脊液循环受阻,进一步使得颅内压增高,常见疾病有颅内肿瘤、血肿、脓肿、肉芽肿等;
- 引起颅内血容量增加的疾病,颅内血管床扩张或静脉回流受阻均可颅内血容量增加,从而引起颅内压增高,常见疾病有各种原因所致血液二氧化碳潴留,颅脑外伤后血管扩张、颅内静脉系统阻塞或各种原因所致上腔静脉压力增加等;
- 脑脊液增加,脑脊液分泌过多、吸收障碍或循环受阻可导致脑脊液容量增加,从而引起颅内压增高。脑脊液分泌过多常见于脉络丛乳头状瘤、颅内炎症;脑脊液吸收障碍常见于蛛网膜下腔出血后红细胞阻塞蛛网膜颗粒;脑脊液循环受阻可见于发育畸形、肿瘤压迫通路、颅内炎症或出血后粘连等。
- 颅腔狭小,少见情况下颅缝过早闭合可导致颅腔狭小而引起颅内压增高。
上述各种机制相关的疾病都可能急性起病或慢性进展,肿瘤、发育性疾病等多呈慢性进展状态,外伤、炎症、卒中、中毒等多呈急性起病状态,但慢性疾病病程中亦可急骤加重,急性疾病亦可衍化为慢性状态。
